科室动态
结直肠息肉治疗新选择——冷圈套切除术
前言
结肠镜检查不仅是结直肠癌筛查的“金标准”,也是治疗早期病变的重要工具。近年来,一种名为**冷圈套切除术(Cold Snare Resection)的技术逐渐成为小息肉治疗的首选。与传统的电灼技术相比,它无需通电,更安全、更高效,尤其适合特殊人群。那么,冷圈套切除术究竟有何独特之处?哪些患者能从中受益?
什么是冷圈套切除术?
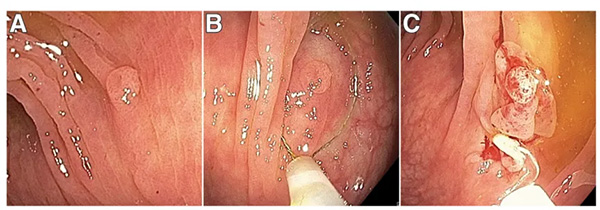
冷圈套切除术是一种通过结肠镜操作,用金属圈套器直接切除息肉的技术。与传统热切除术不同,它全程无需通电,避免了电灼可能引发的热损伤风险。这项技术最初用于切除直径≤10毫米的小息肉,但随着研究深入,其适用范围已扩展至更大尺寸的特定病变。
它的核心原理是通过机械切割完成息肉切除。操作时,医生将圈套器精准套住息肉基底部,收紧后快速切割,同时保留周围少量正常黏膜(形似“煎蛋”,息肉为“蛋黄”,周围黏膜为“蛋白”),以确保彻底清除病灶。

核心优势:安全性高、并发症少
冷圈套切除术的最大优势是显著降低并发症风险:研究显示,冷圈套术后延迟性出血发生率不足1%,而传统电灼技术可能高达4%-7%。对于需长期服用抗凝药(如阿司匹林、华法林)的患者,这一优势尤为突出。由于无需高温烧灼,冷圈套术对肠道肌肉层的损伤极小,穿孔风险接近零。无需电灼设备,且术后创面通常无需止血夹闭合,节省医疗资源。此外,冷圈套术切除小息肉的完整率可达98%,复发率低至0.2%,尤其适用于表面平坦、边界模糊的广基锯齿状病变(SSL)。
哪些情况不适用?
冷圈套并非万能,以下情况需谨慎选择或避免使用:
疑似癌变的息肉:若表面出现凹陷(Paris IIc型)、异常血管(如JNET 2b/3型)或结节,提示可能已侵犯深层组织,需改用电灼或手术。
高风险大息肉:直径≥20毫米的非颗粒型侧向发育病变(NG-LSL),癌变风险高达7%-15%,冷切除难以彻底清除。
粗蒂息肉(蒂部≥15毫米):蒂部血管丰富,冷圈套止血困难,电灼更稳妥。
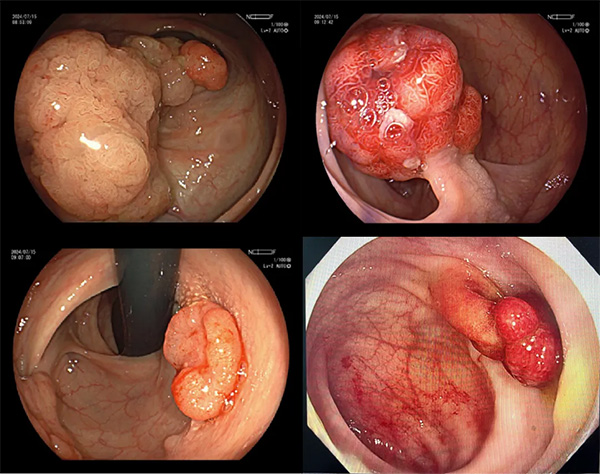
结语
冷圈套切除术凭借低风险、低成本的特点,已成为小息肉和特定大息肉治疗的“黄金标准”。对于患者而言,选择适合的切除方式需结合病变特征、自身用药情况等多因素,由专业医生综合评估。